Osobný vplyv demencie
Keď demencia vstúpi do života, má značný dopad na človeka a jeho sociálnu sieť. Odborníci môžu poskytnúť plnohodnotnejšiu a na človeka zameranú starostlivosť, ak rozumejú, čím si ľudia s demenciou a ich rodiny prechádzajú.
Vplyv demencie nezačína s oznámením diagnózy, ale dlho predtým. Život s demenciou trvá od chvíle, keď človek spozoruje problémy s pamäťou, cez diagnostikovanie demencie, až po snahu o integráciu príznakov demencie do každodenného života.
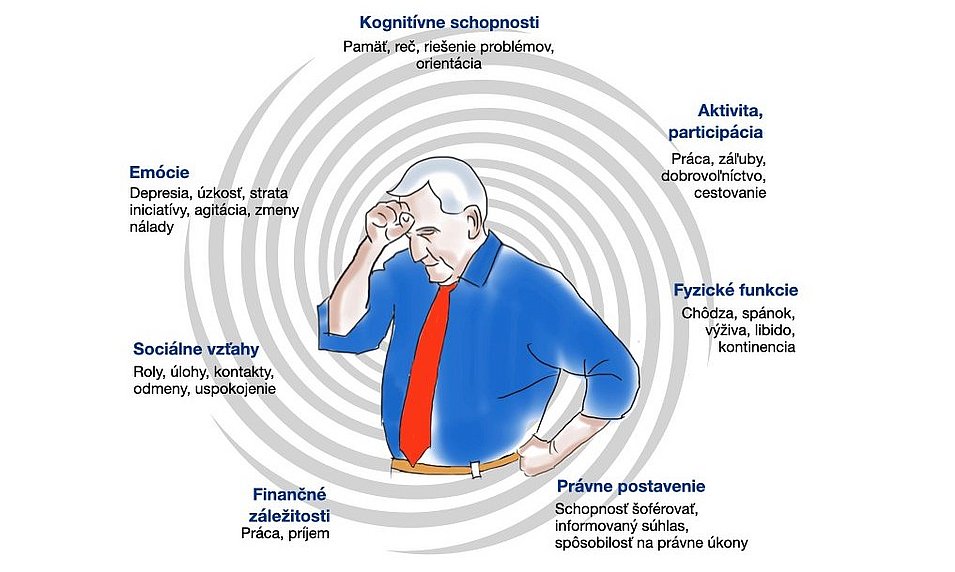
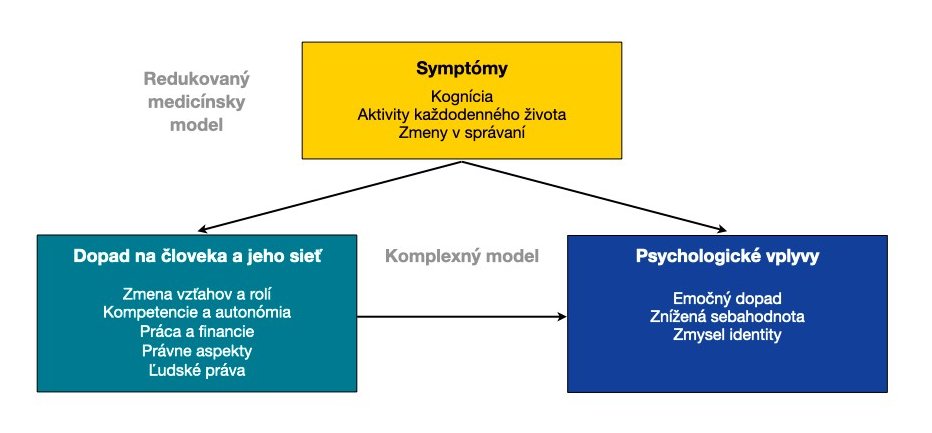
Demencia má svoje dobre známe príznaky, ktoré zahŕňajú kognitívne poruchy, behaviorálne a psychologické symptómy a problémy s vykonávaním aktivít každodenného života. Vplyv demencie je však omnoho širší, než tieto oblasti opísané v medicínskej literatúre. Medicínska konceptualizácia musí byť doplnená o osobný pohľad na demenciu.
Demencia prináša rôzne emócie, ovplyvňuje sebadôveru a sociálny status človeka, znižuje kompetencie, autonómiu, pocit identity, mení vzťahy, komunikáciu a je toho omnoho viac. Nie všetky dôsledky demencie vyplývajú zo symptómov, mnohé vznikajú z dopadu demencie na človeka a jeho sociálnu sieť (pozrite nasledujúci obrázok).
Zmena vzťahov a rolí. Keď je človeku diagnostikovaná demencia, jeho rola v rámci rodiny a pracovného života sa môže zmeniť. Demencia niekedy príde do života, keď sú ľudia stále v produktívnej fáze svojho života a nie vždy môže byť práca prispôsobená potrebám človeka s diagnostikovanou demenciou. Vzťahy v rodine sa môžu meniť v zmysle pasívnejšej pozície človeka s demenciou, člena, o ktorého je potrebné sa starať. S postupujúcou demenciou môže byť pre človeka s demenciou komplikovanejšie zapájať sa do aktivít sociálneho života, čo môže viesť k osamelosti a sociálnej izolácie.
Kompetencie a autonómia. Vznik kognitívnych symptómov môže spôsobiť, že kompetencie človeka s demenciou sa neustále menia. Medzi týmito kompetenciami sú najmä schopnosť robiť rozhodnutia, alebo schopnosť poskytnúť vedomý súhlas. Kapacita rozhodovať sa je základom pre autonómiu človeka2. Niekedy sa po diagnostikovaní demencie pre človeka všetko zmení. V jeden deň môže ísť do práce, šoférovať, postarať sa o seba, a na druhý deň, len kvôli diagnóze, rodina alebo odborníci obmedzujú jeho aktívnu participáciu v živote. Z etického hľadiska je dôležité nájsť rovnováhu medzi autonómiou človeka žijúceho s demenciou a ochranou človeka alebo jeho okolia3.
Práca a financie. Demencia môže sťažiť zvládanie pracovných úloh a nanešťastie, pre nedostatočnú osvetu, nie je mnoho pracovných prostredí, v ktorých je možné adoptovať prístup priateľský k demencii a umožniť pokračovanie v práci po tom, čo je zamestnancovi diagnostikovaná demencia. Diagnóza môže viesť k strate práce a zdroja financií, často so slabou finančnou podporou zo strany štátu.
Právne aspekty. V niektorých prípadoch, keď demencia príde do neskorších štádií, sa rodinní opatrovatelia môžu rozhodnúť pre obmedzenie spôsobilosti na právne úkony v oblasti financií, zdravotnej starostlivosti, či šoférovania. Ochrana človeka s demenciou však môže narúšať pocit kompetencie, sebavedomia, hodnoty a rovnosti.
Ľudské práva. Dôležitou témou, na ktorú sa ako odborníci prichádzajúci do kontaktu s ľuďmi s demenciou musíme sústrediť, je téma ľudských práv. V príliš mnohých prípadoch liečba a manažment ľudí s demenciou môže potláčať základné ľudské práva. Ľudia s demenciou čelia dehumanizácii, často kvôli „medicinalizácii“ demencie. Dôraz na medicínsku expertízu niekedy vedie k naučenej bezmocnosti ľudí s demenciou a ich rodín počas čakania na liečbu a ľudia s demenciou a ich opatrovatelia sú v rozhodovaní o liečbe a starostlivosti postavení na okraj. Je čas vrátiť kontrolu nad liečbou demencie a najmä počúvať hlas ľudí s demenciou4.
Emočné dôsledky. Pri objavení sa prvých problémov môže reakcia zahŕňať popieranie zmien, minimalizáciu pamäťových problémov, ospravedlňovanie, výhovorky, alternatívne vysvetlenia, podozrenia, neistota a interpersonálne napätie. Stanovenie diagnózy môže spôsobiť šok, priniesť žiaľ či hnev. Vediac o príznakoch a progresii ochorenia sa môže objaviť strach z budúcnosti. Niekedy ľudia popierajú diagnózu a neveria, že je to pravda. V niektorých prípadoch však po období neistoty diagnóza môže priniesť aj úľavu, pretože človek vie, čo sa deje. Diagnóza demencie môže viesť aj k vážnejším problémom, ako napríklad k depresii alebo úzkosti5.
Znížené sebavedomie. Demencia môže spôsobiť pocity neistoty, keď je človek v situácii, kedy symptómy demencie spôsobia ťažkosti. Ľudia s demenciou môžu stratiť dôveru vo vlastný úsudok. S demenciou je spojená veľká stigma. S ľuďmi s demenciou je často zaobchádzané zo strany spoločnosti rozdielne, a ľudia s demenciou často zažívajú hanbu či vinu.
Pocit identity. Autobiografická pamäť, alebo pamäť na osobné zážitky, umožňuje človeku definovať samého seba a vytvárať zmysluplný životný príbeh. Zhoršenie tejto schopnosti, ako býva pozorované v prípade Alzheimerovej choroby, môže vyústiť do narušeného zmyslu ja a identity6. Pre ľudí s demenciou je vplyv symptómov na aktivitu, participáciu a osobnú identitu, ako aj napĺňanie potrieb vážnejší, ako poškodenia samé o sebe7. Tieto aspekty musia byť reflektované v stratégiách rehabilitácie.
Kvalita života ľudí s demenciou
Kvalita života je multidimenzionálny koncept zahŕňajúci psychologický, sociálny a fyzický rozmer. Hlavnými dimenziami sú aktivita, participácia a osobná autonómia, sociálna interakcia, fyzické a psychické zdravie. Vzťahuje sa k celkovému hodnoteniu života alebo určitých častí života. Existuje niekoľko faktorov, ktoré ovplyvňujú kvalitu života ľudí s demenciou. Depresia a úzkosť negatívne ovplyvňujú kvalitu života, zatiaľ čo kvalita vzťahu s opatrovateľom a pozitívny sebaobraz majú ku kvalite života pozitívny vzťah. Schopnosť vykonávať aktivity každodenného života má dopad na kvalitu života najmä v štádiu stredne ťažkej demencie. Vek, závažnosť kognitívneho poškodenia, roky vzdelania a socioekonomický status na kvalitu života nevplývajú.
Niekoľko vyššie uvedených faktorov spájaných s kvalitou života u ľudí s demenciou sú prístupné intervencii. Najmä schopnosť robiť veci a prispieť do domácnosti a komunity je pre ľudí s demenciou dôležitejšia, než zažívané symptómy demencie. Zapojenie do aktivity je spôsobom, ako prekonať osamelosť, udržať záujmy a každodennú rutinu, užívať si príležitosť na sociálny kontakt a facilitovať pocit autonómie. Schopnosť byť aktívny a participovať je jednou z hlavných potrieb ľudí s demenciou a je kľúčovou v podpore kontinuity a kvality život
Ako podporiť človeka s demenciou ako odborník
Zmena vzťahov a rolí: Psychologické poradenstvo, individuálne či rodinné, môže pomôcť človeku s demenciou prispôsobiť sa na zmeny v rolách a vzťahoch, a nájsť novú, uspokojivú pozíciu v rozličných oblastiach života.
Kompetencie a autonómia: Podporujte človeka s demenciou v robení aktivít, ktoré chcú a sú schopní ich vykonávať, či už v práci, doma alebo v zariadení. Je dôležité nebrániť aktivitám len kvôli diagnóze, ak to nie je nevyhnutné. Reakciou na znižujúce sa kompetencie môže byť povzbudenie, sústredenie sa na zachované kompetencie, zdôrazňovanie úspechov, facilitácia zmysluplných aktivít, vyhýbanie sa povyšovaniu a kritickému správaniu. Nápomocní môžu byť liečební pedagógovia a ergoterapeuti.
Práca a financie: Povedomie o demencii a otvorenosť manažérov v práci môže umožniť pokračovanie v práci, ak je demencia diagnostikovaná v produktívnom veku. Pomôcť môže zníženie pracovného úväzku, zmena pozície či tichšie pracovné prostredie. V prípade, že už nie je možné pokračovať v práci, sociálny pracovník môže odporučiť zdroje finančnej podpory pre ľudí so zdravotným postihnutím.
Právne aspekty: Právne prostriedky nemusia byť použité len na obmedzenie, ale taktiež na podporu schopnosti robiť vlastné rozhodnutia, ak legislatíva umožňuje rešpektovať predchádzajúce priania človeka s demenciou. Sociálny pracovník (v spolupráci s právnikom) môže odporučiť možnosti právnej ochrany ľudí s demenciou.
Ľudské práva: Pamätajte na to, že človek je hodnotný bez diagnózy aj s diagnózou a zaslúži si, aby s ním bolo zaobchádzané s rešpektom a dôstojnosťou. Ľudia s demenciou si niekedy, kvôli kognitívnym deficitom, úplne neuvedomujú svoju diagnózu. To však neznamená, že nevnímajú, keď sa k nim niekto správa nerešpektujúco.
Emočné dôsledky: Skúste porozumieť tomu, ako sa človek s demenciou cíti. Či už ste v kontakte s človekom v procese diagnostiky, liečby alebo starostlivosti, neodmietajte emócie človeka, všímajte si ich a načúvajte im. Odporučte podporu. Individuálna psychoterapia alebo podporná skupina pomáha človeku akceptovať diagnózu a vyrovnať sa s jej dopadom.
Znížené sebavedomie: Každý odborník by si mal byť vedomý pocitov neistoty v človeku s demenciou a vplyvu demencie na sebavedomie a mal by si osvojiť niekoľko princípov citlivého prístupu: Nehovorte s človekom s demenciou ako s dieťaťom a nerobte s ním detské aktivity; Podporte človeka s demenciou v aktivitách primeranou pomocou; Odhadnite správnu náročnosť aktivít a oceňte aj malé úspechy.
Pocit identity: Na človeka zameraná starostlivosť, spolu so zameraním na nefarmakologické terapie pracujúce s autobiografickou pamäťou a životným príbehom, môže pomôcť udržať v človeku s demenciou pocit identity.
Vedomosť o iných odborníkoch a ich kompetenciách môže pomôcť odporučiť človeka k správnemu špecialistovi.
Dopad na rodinu a záťaž rodinných opatrovateľov
Keď je príbuznému diagnostikovaná demencia, členovia rodiny môžu zažívať vo svojom živote rôzne zmeny. Okrem mnohých emócií, ktoré prichádzajú, niektorí členovia rodiny prijímajú novú rolu opatrovateľa. Vplyv roly rodinného opatrovateľa môže byť pozitívny, ale častejšie býva negatívny, s vysokou mierou záťaže, psychických ochorení, sociálnej izolácie, zlé fyzické zdravie a finančné ťažkosti.
Zmena v rolách, očakávaniach a povinnostiach, ako aj nové, neznáme činnosti opatrovateľov, môžu viesť k napätiu v rodine a ku konfliktu s predchádzajúcimi alebo súbežnými úlohami a povinnosťami. Často sa rodiny vyrovnávajú s malou či žiadnou podporou komunity, v ktorej žijú. Väčšina opatrovateľov sú ženy, a najčastejšie priamu opateru poskytujú partnerky/partneri alebo deti, kým ostatní členovia rodiny poskytujú podporu. Dôvody pre prijatie roly opatrovateľa svojho príbuzného zahŕňajú lásku voči príbuznému, avšak ide aj o pocit povinnosti alebo tlak zo strany rodiny, komunity či spoločnosti. Hlavné problémy asociované s poskytovaním starostlivosti sú strata motivácie a odcudzenie od človeka s demenciou.
Záťaž z opatrovania je „miera, do akej opatrovatelia vnímajú, že poskytovanie starostlivosti má negatívny vplyv na ich emočné, sociálne, finančné, fyzické a duchovné fungovanie“. Rizikové faktory opatrovateľa zahŕňajú skutočnosti ako napríklad ženské pohlavie, zdravotné problémy opatrovateľa a negatívne sociálne interakcie. Hlavným zdrojom stresu opatrovateľov sú behaviorálne a psychologické príznaky demencie, najmä depresívne správanie, agitácia, agresívne správanie a apatia.
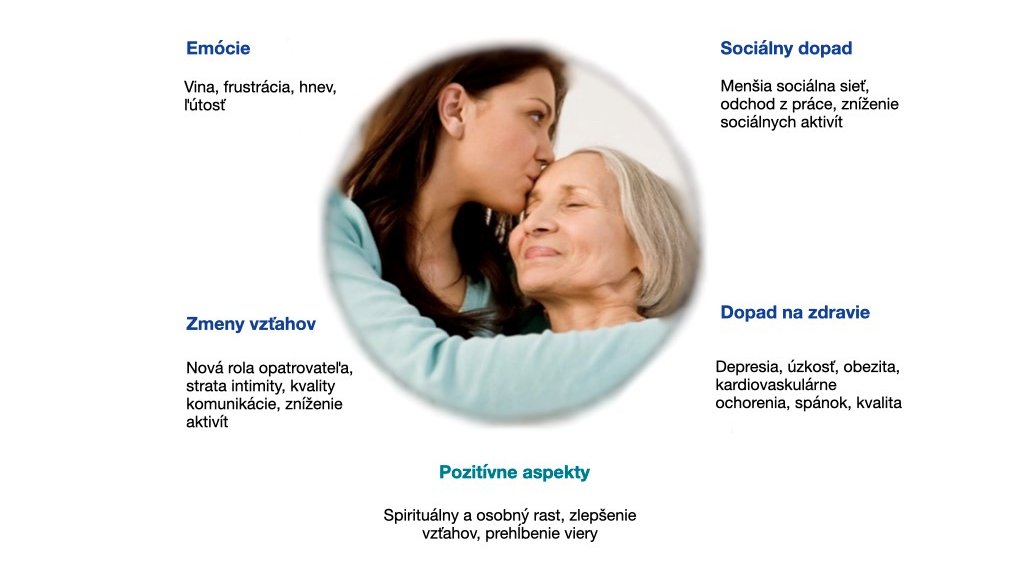
Emočný dopad. Niektorí členovia rodiny môžu z rôznych dôvodov cítiť vinu – kvôli neskorému objaveniu diagnózy, kvôli rozpakom zo správania príbuzného, či kvôli tomu, že odmietajú rolu opatrovateľa svojho príbuzného. Veľmi často sa objavuje vina preto, že nie je možné zabezpečiť domácu starostlivosť a je nutné prejsť do pobytového zariadenia. Môžu sa objaviť frustrácia a hnev, členov rodiny môže stresovať alebo obťažovať správanie príbuzného. Napriek tomu, že človek s demenciou vyzerá tak isto mnohé z jeho osobnostných čŕt zostávajú zachované, diagnóza demencie, kvôli svojim symptómom, spôsobuje postupnú stratu človeka s demenciou. Hovoríme vtedy o nejednoznačnej strate a je obzvlášť ťažké sa s ňou vyrovnať. Smútkový proces je veľmi individuálny a ľudia prežívajú žiaľ odlišne a v rozličnom čase. V týchto situáciách je dobré psychologické poradenstvo, ktoré pomôže podporiť členov rodiny.
Zmeny vo vzťahoch. Zmeny vo vzťahoch môžu byť niekedy pre rodinného opatrovateľa človeka s demenciou veľmi ťažké. Demencia má významný vplyv na manželské vzťahy, najmä v prípade, keď sa redukujú sa spoločné aktivity, stráca sa emočná podpora od partnera a znižuje kvalita komunikácie medzi partnermi. V prípade, že je opatrovateľom partner či partnerka, sa s postupom času môžu vytrácať aspekty spolupatričnosti. Emočná a fyzická intimita partnerstva môže byť taktiež ohrozená, hoci pre mnohé páry fyzická intimita zostáva zdrojom vzájomnej blízkosti. V prípade detí nastáva obrátenie roly, na ktorú boli zvyknuté. Povinnosti opatrovateľa môžu narúšať ich vlastný rozvoj ako nezávislého človeka a rozvoj vlastných sociálnych vzťahov.
Sociálny dopad. Po prebraní roly opatrovateľa, majú rodinní príslušníci vo všeobecnosti menšiu sociálnu sieť než tí, ktorí neopatrujú a ich sociálna opora sa postupne znižuje. Opatrovatelia často skončia v práci, obmedzia svoje sociálne a voľnočasové aktivity, pretože chcú poskytnúť človeku s demenciu všetku potrebnú pomoc a starostlivosť, tá však nie je kompenzovaná.
Psychické a fyzické zdravie. Mnohí neformálni opatrovatelia sú v ohrození zo vzniku úzkosti, depresie, pocitov bezmocnosti a izolácie, spojenej so skúsenosťou poskytovania starostlivosti. Pri vzniku depresie sú opatrovatelia viac ohrození suicidálnymi myšlienkami. Výskum naznačuje, že rodinní opatrovatelia ľudí s demenciou majú vyšší výskyt obezity, kardiovaskulárnych ochorení a hypertenzie a poskytovanie starostlivosti taktiež môže ovplyvniť kvalitu spánku opatrovateľov.
Pozitívne aspekty poskytovania starostlivosti. Hoci skúsenosť s opatrovaním je vo všeobecnosti zložitá, rola opatrovateľa môže mať taktiež svoje pozitívne aspekty. Tie zahŕňajú duchovný a osobný rast, blízku súdržnosť, zdieľanie aktivít s človekom s demenciou, prežívanie vzájomnej väzby, prehĺbenie viery, pocit úspechu. Opatrovatelia, ktorí subjektívne hodnotili poskytovanie starostlivosti ako menej stresujúce, ktorí ňom našli význam a subjektívne benefity a opatrovatelia, ktorí mali viac sociálnych zdrojov, mali nižšiu úroveň depresie a vyššiu spokojnosť so životom.
Ako podporiť rodinu človeka s demenciou ako odborník
Spolupracujte s rodinou. Manažment demencie vyžaduje komplexný plán, zahŕňa spoluprácu medzi lekármi, zdravotníckymi a sociálnymi pracovníkmi a rodinou. Odborníci môžu nesmierne uľahčiť starostlivosť pre rodinu a môžu znížiť dopad demenciou na rodinných opatrovateľov.
Poskytnite informácie, komunikujte, vysvetľujte. Nedostatok informácií môže negatívne vplývať na rodinných opatrovateľov, ktorí nemusia rozumieť diagnóze, jej symptómom a možnostiam ich manažmentu.
Ponúknite podporu. Opatrovatelia, ktorí sú viac zraniteľní negatívnymi vplyvmi roly opatrovateľa by mali byť identifikovaní, a mala by im byť odporučená intervencia. Efektívne intervencie pre neformálnych opatrovateľov zahŕňajú psychoedukáciu, tréning komunikačných zručností, tréning mindfulness a manažment stresu.
Majte na mysli, že vplyv demencie na opatrovateľa môže byť bariérou v akceptovaní pomoci. Odporúčania a návrhy sociálneho pracovníka a snaha liečebného pedagóga poradiť opatrovateľovi nemusia byť prijaté kvôli psychickým bariéram.
Príklady
Petrovi bola nedávno diagnostikovaná demencia a má strach, čo s ním bude, keď nebude môcť vyjadriť svoje priania a rozhodovať sám za seba. Spoločne so sociálnou pracovníčkou a právnym oddelením na mestskom úrade spísal svoje preferencie pre rodinu, ktorá ich bude rešpektovať.
Jozef mal kvôli problémom s pozornosťou a pracovnou pamäťou ťažkosti so zvládaním svojej práce v banke. Vďaka tomu, že sa o tom porozprával so svojím nadriadeným, sa mohol prsunúť na kľudnejšie miesto vo firme, upraviť svoj pracovný rozvrh a neskôr sa presunúť na menej náročnú pozíciu.
Alena sa cítila zahltená novou situáciou poskytovania starostlivosti pre jej matku. Okrem mnohých emócií, ktoré sa objavili, tápala v neistote a nedostatku informácií. Lekár jej vysvetlil povahu ochorenia a odporučil jej podpornú skupinu pre rodiny ľudí s demenciou, kde získala mnoho povzbudenia.
Referencie a ďalšie čítanie
- Baikie E. The impact of dementia on marital relationships. Sexual and Relationship Therapy. 2002;17(3):289-299.
- Brod M, Stewart AL, Sands L, Walton P. Conceptualization and measurement of quality of life in dementia: The dementia quality of life instrument (DQoL). Gerontologist. 1999; 39:2 5-35, 1999
- Brodaty H, Donkin M. Family caregivers of people with dementia. Dialogues Clin Neurosci 11: 217-228, 2009
- Caddell LS, Clare L. The impact of dementia on self and identity: A systematic review. Clin Psychol Rev 30: 113-126, 2010
- Camp CJ. Denial of Human Rights: We must change the paradigm of dementia care. Clin Gerontol 42: 221-223, 2019.
- De Boer ME, Hertogh CMPM, Dröes RM, et al. Suffering from dementia - the patient`s perspective: a review of the literature. Int Psychogeriatr 19: 1021-1039, 2007
- El Haj M, Antoine P, Nandrino JL, Kapogiannis D. Autobiographical memory decline in Alzheimer’s disease, a theoretical and clinical overview. Ageing Res Rev 23: 183-192, 2015
- Feast A, Moniz-Cook E, Stoner C, Charlesworth G, Orrell M. A systematic review of the relationship between behavioral and psychological symptoms (BPSD) and caregiver well-being. Int Psychogeriatr 28: 1761-1774, 2016
- Frierson RL., Jacoby KA. Legal aspects of dementia. Handbook of Clinical Neurology 89: 107 – 113, 2008.
- Giebel CM, Sutcliffe C, Challis D. Activities of daily living and quality of life across different stages of dementia: A UK study. Aging Ment Health 19: 63-71, 2015
- Górska S, Forsyth K, Maciver D. Living With Dementia: A meta-synthesis of qualitative research on the lived experience. Gerontologist 58: e180-e196, 2018
- Hegde S, Ellajosyula R. Capacity issues and decision-making in dementia. Ann Indian Acad Neurol 19 (Suppl 1): S34-S39, 2016
- Martyr A, Nelis SM, Quinn C, et al. Living well with dementia: A systematic review and correlational meta-analysis of factors associated with quality of life, well-being and life satisfaction in people with dementia. Psychol Med 48: 2130-2139, 2018
- Müller T, Haberstroh J, Knebel M et al. Assessing capacity to consent to treatment with cholinesterase inhibitors in dementia using a specific and standardized version of the MacArthur Competence Assessment Tool (MacCAT-T). Int Psychogeriatr 29: 333-343, 2017
- Nelis SM, Wu Y-T, Matthews FE, et al. The impact of co-morbidity on the quality of life of people with dementia: Findings from the IDEAL study. Age Ageing 48:3 61-367, 2019
- Nys H, Raeymaekers P, Gombault B, Rauws G. Rights, anutonomy and dignity of people with Dementia. Alzheimer Cooperative Valuation in Europe (ALCOVE) Deliverable no. 7. Fondation Roi Baudouin, September 2013 https://webgate.ec.europa.eu/chafea_pdb/assets/files/pdb/20102201/20102201_d7-01_en_ps.pdf
- Sanders S. Is the glass half empty or full? Reflections on strain and gain in cargivers of individuals with Alzheimer’s disease. Soc Work Health Care 40: 57-73
- Schofield H, Bloch S. Family Caregivers: Disability, illness and ageing. Allen & Unwin; 1998
- Steeman E, de Casterlé BD, Godderis J, Grypdonck M. Living with early-stage dementia: A review of qualitative studies. J Adv Nurs 54: 722-738, 2006
- Thomas P, Chantoin-Merlet S, Hazif-Thomas C, et al. Complaints of informal caregivers providing home care for dementia patients: The Pixel study. Int J Geriatr Psychiatry 17: 1034-1047, 2002
- Woods RT, Nelis SM, Martyr A, et al. What contributes to a good quality of life in early dementia? Awareness and the QoL-AD: a cross-sectional study. Health Qual Life Outcomes 12: 94, 2014
- World Health Organization. Ensuring a human rights-based approach for people living with dementia. www.who.int/mental_health/neurology/dementia/en/